Diabet și boli de rinichi

Afecțiunile renale sau leziunile renale apar adesea în timp la persoanele cu diabet. Acest tip de boală renală se numește nefropatie diabetică.
Fiecare rinichi este format din sute de mii de unități mici numite nefroni. Aceste structuri îți filtrează sângele, ajută la eliminarea deșeurilor din corp și controlează echilibrul fluidelor.
La persoanele cu diabet, nefronii se îngroașă încet și devin cicatrici în timp. Nefronii încep să se scurgă, iar proteinele (albumina) trec în urină. Această afectare se poate întâmpla cu ani înainte de apariția oricărui simptom al bolii renale.
Afectarea rinichilor este mai probabilă dacă:
- Aveți zahăr din sânge necontrolat
- Sunt obezi
- Aveți tensiune arterială crescută
- Aveți diabet de tip 1 care a început înainte de a avea 20 de ani
- Au membri ai familiei care au și diabet și probleme cu rinichii
- Fum
- Sunt afro-americani, mexicani americani sau nativi americani
Adesea, nu există simptome, deoarece afectarea rinichilor începe și se agravează încet. Afectarea rinichilor poate începe cu 5-10 ani înainte de apariția simptomelor.
Persoanele care au o boală renală mai severă și pe termen lung (cronică) pot prezenta simptome precum:
- Oboseala de cele mai multe ori
- Senzație generală de rău
- Durere de cap
- Bătăi neregulate ale inimii
- Greață și vărsături
- Apetit slab
- Umflarea picioarelor
- Respirație scurtă
- Piele iritata
- Dezvoltați cu ușurință infecții
Furnizorul dvs. de asistență medicală va comanda teste pentru a detecta semne de probleme renale.
Un test de urină caută o proteină, numită albumină, care se scurge în urină.
- Prea multă albumină în urină este adesea un semn al afectării rinichilor.
- Acest test se mai numește și test de microalbuminurie, deoarece măsoară cantități mici de albumină.
Furnizorul dvs. vă va verifica și tensiunea arterială. Hipertensiunea arterială vă afectează rinichii, iar tensiunea arterială este mai greu de controlat atunci când aveți leziuni renale.
O biopsie renală poate fi comandată pentru a confirma diagnosticul sau pentru a căuta alte cauze ale afectării rinichilor.
Dacă aveți diabet, furnizorul dvs. vă va verifica, de asemenea, rinichii utilizând în fiecare an următoarele analize de sânge:
- Azot uree din sânge (BUN)
- Creatinina serică
- Viteza de filtrare glomerulară calculată (GFR)
Când afectarea rinichilor este prinsă în stadiile incipiente, poate fi încetinită cu tratamentul. Odată ce în urină apar cantități mai mari de proteine, afectarea rinichilor se va agrava încet.
Urmați sfaturile furnizorului dvs. pentru a vă împiedica starea dumneavoastră să se agraveze.
CONTROLAȚI-VĂ PRESIUNEA SÂNGEI
Menținerea tensiunii arteriale sub control (sub 140/90 mm Hg) este una dintre cele mai bune modalități de a încetini leziunile renale.
- Furnizorul dvs. vă va prescrie medicamente pentru tensiunea arterială pentru a vă proteja rinichii de mai multe daune dacă testul dvs. de microalbumină este prea mare la cel puțin două măsurători.
- Dacă tensiunea arterială este în intervalul normal și aveți microalbuminurie, vi se poate cere să luați medicamente pentru tensiunea arterială, dar această recomandare este acum controversată.
CONTROLAȚI-VĂ NIVELUL DE ZAHAR DIN SÂNGE
De asemenea, puteți încetini leziunile renale controlând nivelul zahărului din sânge prin:
- Consumul de alimente sănătoase
- Exercitarea regulată
- Utilizarea medicamentelor orale sau injectabile conform instrucțiunilor furnizorului dumneavoastră
- Unele medicamente pentru diabet sunt cunoscute pentru a preveni progresia nefropatiei diabetice mai bine decât alte medicamente. Discutați cu furnizorul dvs. despre medicamentele cele mai bune pentru dvs.
- Verificarea nivelului zahărului din sânge de câte ori este indicat și păstrarea unei evidențe a numărului de zahăr din sânge, astfel încât să știți cum vă afectează masa și activitățile
ALTE MODALITĂȚI DE A VĂ PROTEJA RINICHIILE
- Vopseaua de contrast care este uneori folosită cu un RMN, CT sau alt test imagistic poate provoca mai multe daune rinichilor. Spuneți furnizorului care comandă testul că aveți diabet. Urmați instrucțiunile despre consumul de multă apă după procedura de spălare a vopselei din sistemul dumneavoastră.
- Evitați să luați un medicament pentru durere AINS, cum ar fi ibuprofen sau naproxen. Întrebați furnizorul dacă există un alt tip de medicament pe care îl puteți lua în schimb. AINS pot deteriora rinichii, cu atât mai mult când le folosiți în fiecare zi.
- Este posibil ca furnizorul dvs. să fie nevoit să oprească sau să schimbe alte medicamente care vă pot afecta rinichii.
- Cunoașteți semnele infecțiilor tractului urinar și tratați-le imediat.
- Având un nivel scăzut de vitamina D poate agrava afecțiunile renale. Adresați-vă medicului dumneavoastră dacă trebuie să luați suplimente de vitamina D.
Multe resurse vă pot ajuta să înțelegeți mai multe despre diabet. De asemenea, puteți învăța modalități de a vă gestiona boala renală.
Boala renală diabetică este o cauză majoră de boală și deces la persoanele cu diabet. Poate duce la necesitatea dializei sau a unui transplant de rinichi.
Sunați la furnizorul dvs. dacă aveți diabet și nu ați făcut un test de urină pentru a verifica proteina.
Nefropatie diabetica; Nefropatie - diabetic; Glomeruloscleroza diabetică; Boala Kimmelstiel-Wilson
- Inhibitori ai ECA
- Diabetul de tip 2 - ce să întrebați medicul dumneavoastră
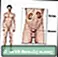 Sistemul urinar masculin
Sistemul urinar masculin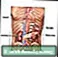 Pancreas și rinichi
Pancreas și rinichi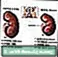 Nefropatie diabetica
Nefropatie diabetica
American Diabetes Association. 11. Complicații microvasculare și îngrijirea picioarelor: standarde de îngrijire medicală în diabetul-2020. Îngrijirea diabetului. 2020; 43 (Supliment 1): S135-S151. PMID: 31862754 pubmed.ncbi.nlm.nih.gov/31862754/.
Brownlee M, Aiello LP, Sun JK și colab. Complicațiile diabetului zaharat. În: Melmed S, Auchus, RJ, Goldfine AB, Koenig RJ, Rosen CJ, eds. Williams Manual de endocrinologie. Ediția a XIV-a Philadelphia, PA: Elsevier; 2020: cap 37.
Tong LL, Adler S, Wanner C. Prevenirea și tratamentul bolilor renale diabetice. În: Feehally J, Floege J, Tonelli M, Johnson RJ, eds. Nefrologie clinică cuprinzătoare. A 6-a ed. Philadelphia, PA: Elsevier; 2019: cap 31.

